|
Artículo
|
|
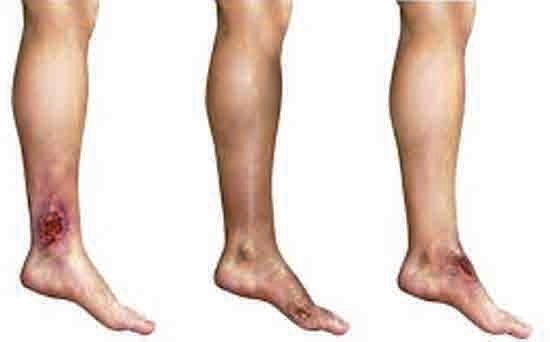
1.- INTRODUCCIÓN-JUSTIFICACIÓN. ANÁLISIS DE LA SITUACIÓN Y/O ESTADO ACTUAL DEL TEMA. MARCO TEÓRICO.
El personal de enfermería como miembro del equipo multidisciplinar de salud, resulta clave en la atención de los pacientes con úlceras de etiología venosa (UUVV), ya que es responsable de los cuidados a través de los cuales promueve, conserva y restablece su salud.
Pero, ¿poseen los profesionales enfermeros los conocimientos necesarios para llevar a cabo un manejo adecuado del paciente con UUVV?
En la presente monografía, se ha realizado una revisión bibliográfica del tema propuesto, describiéndose los aspectos más relevantes de las UUVV y su tratamiento, con el fin de elaborar un documento de apoyo para los profesionales sanitarios.
Para adentrarnos en el tema, comenzaremos con los primeros conocimientos teóricos sobre el tratamiento tópico de las heridas, los cuales toman forma en zonas de conflicto y enfrentamientos, donde la intervención era rápida, dado el carácter de la herida, aplicándose presión local y una rudimentaria cobertura con apósitos de barro, emplastos de hojas, líquenes o corteza de plantas. Los cambios de apósito no eran muy periódicos y existía una importante falta de higiene, alcanzándose fácilmente la infección de la herida que culminaba en la sepsis y posterior muerte de la persona (1).
Actualmente, la medicina ha avanzado y en los últimos 20 años se ha despertado un especial interés sobre el manejo y cuidado de las úlceras de larga evolución, y sobre el conocimiento de los mecanismos fisiológicos que las provocan, con el fin de buscar nuevas tecnologías de tratamiento y prevención.
Las úlceras de etiología venosa son lesiones que afectan de forma significativa a la calidad de vida de las personas que las padecen, suelen constituir una enfermedad crónica-recurrente, con una duración de los episodios que va desde semanas a más de 10 años (2). Esta enfermedad representa un costo considerable, tanto para el paciente, en términos de dolor, restricción de la movilidad y aislamiento social, como para el servicio de salud en términos económicos2. De todas las úlceras de la extremidad inferior, las UUVV son las más frecuentes, representando entre el 75-80% del total de las úlceras de la pierna (3), siendo más frecuentes en mujeres y multiplicándose su incidencia y prevalencia por dos a partir de los 65 años (4).
Según el estudio DETECT-IV (5), a través de una encuesta epidemiológica realizada en España sobre la prevalencia asistencial de la insuficiencia venosa crónica en Atención Primaria, se determinó la edad, como el factor de riesgo más importante de padecer la enfermedad, con Odds ratios (OR) de 3,5; 9,1 y 14,1 en los intervalos de 25-40, >40-65 y >65 años de edad, respectivamente (6).
Respecto al tratamiento, para la mayoría de ellas no existe un tratamiento estándar. Esto, conlleva a que los profesionales sanitarios sigan criterios diferentes, existiendo una gran variabilidad en los tratamientos aplicados según las características de la úlcera y la disponibilidad y acceso a las distintas terapias existentes.
Según el primer estudio de prevalencia de las úlceras de la pierna en España elaborado por el GENEAUPP en el año 2002 (7), se evidenció una gran variabilidad del tratamiento en este tipo de úlceras y en un 81,8% de las UUVV no se utilizaba la piedra angular del tratamiento, la compresión, o utilizaba sistemas no eficaces, frente a un 18,2% que si lo hacía. Los sistemas utilizados por los profesionales sanitarios son: venda de crepé (58,6%), media o calcetín elástico (16,9%), sistema multicapa (11,6%), venda de compresión fuerte (10,5%), bota Unna (0,2%), y no consta el sistema en un 2,1% de los casos.
En España, a diferencia de otros países europeos, en los que la terapia compresiva está totalmente instaurada, los datos epidemiológicos nos demuestran que esta no se aprovecha al 100% de sus posibilidades, ya que muy pocos pacientes utilizan sistemas de compresión fuerte o multicapa para el tratamiento de las úlceras venosas8. Algo contradictorio, ya que si a las evidencias nos remitimos, el tratamiento de las UUVV se fundamenta en la corrección de la hipertensión venosa mediante el uso de sistemas de compresión fuerte, lo que permite, por una parte, una mejora del retorno venoso, dando lugar a una disminución del reflujo sanguíneo, y por otra, mejorar la sintomatología y el edema, lo que retarda la evolución de la enfermedad9. Según diversos trabajos de investigación, a estos beneficios se le deben añadir importantes mejoras en variables como la calidad de vida, el control del dolor, relación coste eficacia y aumento de las posibilidades de realizar las actividades de la vida diaria (10).
Por estos motivos, resulta clave abordar desde una perspectiva integral y eficiente los factores de riesgo de estas úlceras con el fin de prevenirlas. Este hecho, junto a la realización de un diagnóstico correcto y la aplicación del tratamiento más adecuado según las características de la lesión, permitirá a los profesionales sanitarios llevar a cabo un manejo adecuado de las úlceras de etiología venosa, disminuyendo así, las repercusiones que éstas tienen para el paciente, la sociedad y el sistema sanitario.
Por ello, se ha establecido como objetivo de esta monografía describir aspectos fundamentales como son la epidemiologia, la fisiopatología o el abordaje terapéutico de las UUVV, y crear así, un documento al que puedan acceder todos los profesionales sanitarios, con el fin de ampliar sus conocimientos sobre el tema en cuestión y poder dar respuesta a preguntas que se generan en la práctica clínica.
2.- METODOLOGÍA DE BÚSQUEDAS BIBLIOGRÁFICAS
Para la realización de esta revisión han sido utilizados artículos científicos, libros, tesis doctorales y manuales publicados en el período de 2001 a 2012. Las fuentes de investigación utilizadas fueron las bases de datos Pubmed, Cuiden Plus, Scielo y Cochrane Plus, usando como referencia para la búsqueda, las palabras clave: úlcera venosa, insuficiencia venosa, vendaje compresivo y enfermería. Inicialmente, se identificaron un total de 48 publicaciones, reduciéndose a 18 tras la evaluación de sus referencias.
3.- ANÁLISIS DE LOS RESULTADOS
3.1. Epidemiología
En España escasean los estudios epidemiológicos al respecto, según la CONUEI (Conferencia Nacional de Consenso sobre úlceras de la Extremidad Inferior), se recomienda utilizar como datos epidemiológicos fiables, los siguientes: prevalencia de úlcera de etiología venosa de 0,5 a 0,8% e incidencia de 2 a 5 nuevos casos/ 1000 personas/ año. Ambos deben multiplicarse por 2 cuando se considere el segmento de población de edad > 65 años (1,3), siendo más frecuentes en mujeres, con una relación varón-mujer que oscila de 1:5 a 1:104.
Podemos destacar que entre el 75-80% de las úlceras de la extremidad inferior son de etiología venosa (3). La elevada prevalencia e incidencia, su cronicidad, con una duración media de heridas sin cicatrizar hasta los 43,7 meses (7) y una tasa de recurrencia que oscila entre el 55-60% a los cinco años (11), constituyen las principales características epidemiológicas de la úlcera venosa.
El Primer Estudio Nacional de Prevalencia de Úlceras de la Pierna realizado en España por el Grupo Nacional para el Estudio y Asesoramiento de Úlceras por Presión y Heridas Crónicas (GENEAUPP) (7), tuvo como objetivo calcular la prevalencia de las úlceras de la pierna en centros sociosanitarios, Atención Primaria y unidades hospitalarias, en el que se obtuvieron los siguientes resultados (Tabla 1).
Tabla 1. Resultados Primer estudio de Prevalencia de úlceras de la pierna en España.
|
Prevalencia
|
Atención Primaria
|
Centros Sociosanitarios
|
Unidades
hospitalarias
|
|
Todas las úlceras de la pierna
|
0,156%
|
3,59%
|
4,67%
|
|
Úlceras venosas
|
0,09%
|
2%
|
1,46%
|
|
Úlceras mixtas
|
0,026%
|
0,55%
|
0,47%
|
|
Úlceras arteriales
|
0,013%
|
0,3%
|
0,76%
|
|
Úlceras pie diabético
|
0,027%
|
0,7%
|
1,42%
|
Rueda J, Torra JE, Martínez F, Verdú J, Soldevilla JJ, Roche E, et al. Primer Estudio Nacional de Prevalencia de Úlceras de Pierna en España. Gerokomos 2004; 15: 230-247.
Otro estudio importante es el estudio DETECT-IVC, realizado en centros de salud de España por médicos de Atención Primaria. Este estudio permitió constatar que el 87,7% de los pacientes presentaba algún factor de riesgo para la insuficiencia venosa y el 39,3% de los mismos manifestó que su sintomatología tenía una alta repercusión en su calidad de vida (5,7).
La repercusión económica y socio laboral de esta patología representa un capítulo importante en la sanidad mundial. Al ser un proceso crónico, de larga duración, está relacionado de manera importante con el absentismo laboral, pérdidas de trabajo, repercusión sobre los ingresos familiares y sobre aspectos anímicos (ansiedad y depresión) (12).
La estancia media hospitalaria de estos pacientes oscila entre 44-49 días (1), representando la úlcera de etiología venosa un coste durante el periodo de cicatrización 12 semanas y
3.2. Conceptos generales
3.2.1 Retorno venoso normal
Las venas de la pantorrilla, asociadas a los tejidos circundantes, forman una unidad funcional conocida como bomba muscular o corazón periférico, que favorece el drenaje de la sangre venosa durante el ejercicio.
En la extremidad inferior, la circulación venosa (Fig.1) está integrada por dos sistemas o ejes venosos que discurren paralelos: el sistema venoso profundo (SVP) y el sistema venoso superficial (SVS), y por un tercero, que corresponde a las venas perforantes (VVPP), el cual establece la conexión entre los dos anteriores en diversos niveles de la extremidad (11).
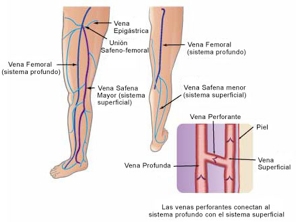
Figura 1.– Anatomía del Sistema venoso de la extremidad inferior.
Imagen extraída de: http://varicesmadrid.com/?cat=19
El retorno venoso normal es debido, entre otros, al resultado de dos mecanismos principales:
- En primer lugar, al bombeo del músculo de la pantorrilla al caminar: el músculo se contrae y comprime los grupos venosos, principalmente del sistema venoso profundo, empujando la sangre de las extremidades inferiores hacia el corazón.
- En segundo lugar, a las válvulas unidireccionales del interior de las venas, las cuales se cierran y abren al paso de la sangre, evitando así el reflujo sanguíneo.
La presión negativa que se produce en la cavidad torácica en el momento de la inspiración (vis a fronte), así como la presión residual que llega a las venas procedente del latido cardiaco (vis a tergo), son otros dos mecanismos facilitadores del retorno sanguíneo junto con la Bomba plantar de Lejars, situada en la planta del pie, la cual se activa durante la deambulación.
3.2.2 Insuficiencia venosa crónica
La IVC se define como una anormalidad del funcionamiento del sistema venoso, causada por una incompetencia valvular, asociada o no a la obstrucción del flujo venoso y que puede afectar al sistema venoso superficial, al profundo o a ambos (13,14). Entre un 5-10% de la población presenta alguna manifestación de la IVC15. Por supuesto, no todos los individuos con IVC llegan a desarrollar úlceras. Estudios en Alemania y Reino Unido coinciden en indicar, que las UUVV las padecen entre un 1- 1’5% de las personas con IVC (11).
3.2.3 Definición de úlcera de etiología venosa
Podemos definir la úlcera de etiología venosa como aquella lesión en la extremidad inferior, espontánea o accidental, cuya etiología tiene como origen la IVC y su consecuente hipertensión venosa y que no cicatriza en el intervalo temporal esperado (3).
3.3. Fisiopatología
La patogénesis de las úlceras de etiología venosa comienza cuando las válvulas de las grandes venas dejan de ser funcionantes, lo que hace que la sangre oscile en sentido ascendente y descendente en los segmentos afectados. El flujo retrógrado resultante produce una menor caída de la presión al caminar (hipertensión venosa), lo que provoca una salida de fluido hacia los tejidos, y la consecuente formación del edema.
Lo que ocurre es que los capilares, originalmente diseñados como un sistema de baja presión, sufren una deformación por incremento de la presión retrógrada que se produce. Los cambios capilares (dilatación y elongación), conducen hacia una reducción del flujo sanguíneo, formación de agregados celulares (glóbulos rojos y blancos), generación de microtrombos y oclusión de los capilares, cuya consecuencia final es el infarto tisular1. Dicho infarto es causante de las alteraciones pre-ulcerosas (atrofia blanca, lipodermatoesclerosis...) y de su consecuencia más grave, la úlcera.
Así entonces, para mantener una adecuada circulación venosa, es fundamental el correcto funcionamiento de la "bomba muscular de la pantorrilla", encargada de comprimir las venas durante la dorsiflexión del pie y abrir las válvulas venosas, evitando un flujo sanguíneo retrógrado hacia el sistema venoso superficial (Fig.2) (1).
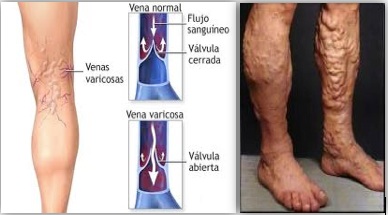
Figura 2.– Extremidad inferior con signos de hipertensión venosa.
Imagen extraída de: http://www.ulceras.net/monograficos/ulcVasculares05.html
3.4 Valoración
La valoración es un proceso clave para realizar un tratamiento eficaz de las personas con úlceras venosas. Una valoración integral debe de incluir una historia clínica detallada, exploración física y una exploración funcional hemodinámica.
3.4.1. Valoración de la persona
Edad y sexo.
Condicionantes sociales o medioambientales
Dieta
Tabaco
Movilidad
Estado mental
Antecedentes personales
Medicación
Dolor
Calidad de vida
3.4.2. Valoración de la extremidad
Hiperpigmentación (Fig.3)
Atrofia blanca
Edema
Presencia de pulsos
Varices
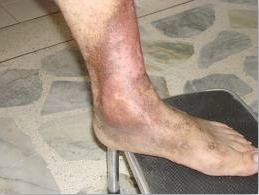
Figura 3.– Extremidad inferior con signos de IVC.
Imagen extraída de: http://www.saludysintomas.com/2012/01/varices-tratamiento.html
3.4.3. Valoración de la úlcera
Causa final de la lesión.
Historial del tratamiento de la lesión hasta la fecha.
Valoración completa de la piel perilesional.
Localización de la herida (Área de polaina).
Características físicas de la herida: suelen ser úlceras de gran tamaño, no muy profundas, con bordes irregulares y fondo granulomatoso (Fig.4).
Cantidad y características del exudado.
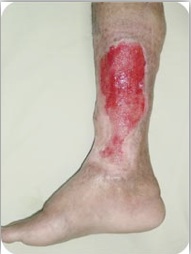
3.5. Características de las úlceras de etiología venosa
En la siguiente tabla se detallan las principales características de las UUVV (Tabla 2).
|
Localización
|
Área de polaina
Retromaleolares
|
|
Tamaño
|
Variable (desde heridas pequeñas, a otras que abarcan toda la circunferencia de la extremidad)
|
|
Profundidad
|
Superficiales
|
|
Bordes de la herida
|
Irregulares
|
|
Lecho de la herida
|
Rojizo, con tejido de granulación o fibrinoso
|
|
Pulsos
|
Presentes
|
|
Exudado
|
De moderado a abundante. Algunas veces hemorrágico
|
|
Piel perilesional
|
Escamosa
Caliente
Hiperpigmenada
|
|
Dolor
|
Acostumbran a ser poco dolorosas. Si existe, mejora al elevar las piernas.
|
|
Otras características
|
Prurito, Ezcema
|
Tabla 2. Características principales de las úlceras de etiología venosa
3.6. Diagnóstico
El diagnóstico de las UUVV se realiza en base a criterios clínicos. los cuales deben confirmarse mediante estudios hemodinámicos y excepcionalmente angiográficos.
No obstante, y en base a sus signos y síntomas clínicos, es factible realizar una orientación diagnóstica inicial basada en los aspectos detallados en el apartado de UUVV.
4.6.1. Diagnóstico clínico de la úlcera de etiología venosa.
Se recomienda establecer el diagnóstico clínico inicial de UUVV, en presencia de los siguientes signos y síntomas clínicos (3):
Herida localizada en la zona lateral interna del tercio distal de la pierna (área de polaina).
De morfología redonda u oval.
Con bordes excavados.
Tejido periulceroso con alteraciones cutáneas previas (dermatitis ocre, hiperqueratosis o atrofia blanca).
Expresión de dolor baja o nula (excepto en presencia de infección).
Pulsos tíbiales positivos.
ITB (Índice tobillo brazo) superior a >0,75.
3.6.2. Diagnóstico diferencial de las úlceras de etiología vascular.
El diagnóstico clínico de la úlcera venosa puede verse facilitado por medio de la comparación de las diferencias entre las UUVV y las arteriales, (Tabla 3).
|
ÚLCERAS VENOSAS ÚLCERAS ARTERIALES
|
|
|
Aspecto
|
Bordes delimitados, excavados.
Fondo granulamatoso
Sangrantes
|
Bordes planos
Fondo atrófico
No suelen sangrar
|
|
Localización
|
Región lateral interna del tercio inferior de la pierna
|
Sobre prominencias óseas,
cabezas de metatarsianos y
dedos
|
|
Etiología
|
Insuficiencia venosa primaria o secundaria
|
Arteriosclerosis, enfermedad
De Buerger, Hipertensión,
tabaquismo, diabetes...
|
|
Pulsos Distales
|
Conservados, normales
|
Ausentes o débiles
|
|
Clínica
|
Moderadamente dolorosas
Se alivian con el decúbito.
|
Dolor importante
El dolor aumenta con el
decúbito
|
|
Otros signos
|
Edema de la pierna
Piel enrojecida, calor local, prurito
Ezcematosa
Dermatitis ocre
Varicosidades
|
Piel delgada y seca
Atrófica
Brillante y blanquecina
Descenso de la temperatura.
Uñas engrosadas
|
Conferencia Nacional sobre el consenso de úlceras de la extremidad inferior (CONUEI). 2009. Madrid-Barcelona: EdiKaMed, S.L.
Tabla 3. Diferencias entre úlceras venosas y arteriales
3.6.3. Evaluación vascular no invasiva.
Existen diversos métodos no invasivos para confirmar una enfermedad venosa en personas con ulceraciones, cuyo origen se sospecha de etiología venosa. Los métodos de evaluación incluyen:
Examen físico: Color y Tª de la piel, cuarteamiento de la piel, tiempo de relleno capilar, palpación de pulsos.
Doppler portátil e Índice tobillo brazo:
Figura fórmula *
Interpretación del Índice tobillo-brazo (ITB):
- 0,91 - 1,1: Valor normal.
- 0,61 - 0,9: Claudicación leve.
- 0,3 - 0,6: Claudicación moderada
- < 0,3: Dolor en reposo, isquemia crítica.
Otras pruebas más específicas: eco-Doppler, pletismografía.
3.7 Estrategia terapeútica
El tratamiento de las UUVV se basa en medidas tanto locales como sistémicas para controlar la patología subyacente. De acuerdo con las evidencias disponibles, el tratamiento de estas úlceras tiene como base dos grandes pilares: el manejo de la úlcera como una herida crónica y el manejo de la hipertensión venosa, su causa primordial, mediante sistemas de alta compresión decreciente y sostenida (10).
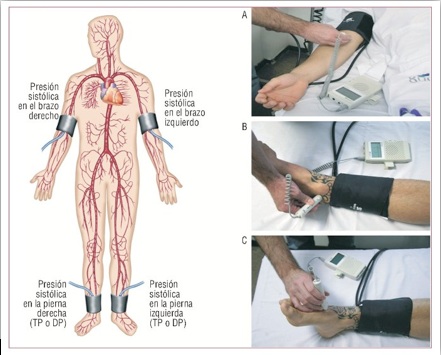
Fig.5. Realización del ITB mediante Doppler portátil.
Imagen extraída de: http://www.revespcardiol.org/en/node/2080548
La eficacia del tratamiento de las UUVV depende de la eliminación o control de los factores causales, de un adecuado soporte sistémico y de la prescripción de la terapia tópica apropiada; para lo cual es fundamental evaluar al paciente considerando su estado general, su estado nutricional, la edad, las enfermedades asociadas, el uso de medicamentos y las posibles alteraciones metabólicas e hidroelectrolíticas, entre otras (13).
3.7.1. Medidas generales
Las medidas generales van dirigidas a modificar algunos de los aspectos etiopatogénicos de la enfermedad: obesidad, sedentarismo, ortostatismo prolongado, calzado, temperatura exterior, estreñimiento o terapéuticas hormonales.
3.7.2. Tratamiento farmacológico.
Son muy limitados los estudios clínicos sobre la efectividad del tratamiento farmacológico en la cicatrización de la úlcera de etiología venosa, pero según la CONUE (I3), únicamente dos fármacos tienen efectos demostrados sobre el ratio de cicatrización de las UUVV, uno de ellos es la Pentoxifilina a dosis de 600 mgrs. / 24 h / vía oral y otro la Fracción Flavonoica Purificada y Micronizada de la Diosmina, a dosis de 1.000 mgrs. / 24 h / vía oral.
3.7.3. Terapia de compresión.
Para poder contrarrestar la IVC causante de la úlcera, lo que se debe hacer es aplicar una terapia que facilite el retorno sanguíneo hacia el corazón combatiendo la hipertensión venosa y así la úlcera pueda cicatrizar de forma similar a como lo haría en una persona sin patología venosa.
Para ello, el mecanismo más eficaz es la compresión, ya que con ella conseguimos aportar una presión externa, que facilitará el retorno venoso hacia el sistema circulatorio central, la cual debe de complementarse con una terapia médica, apósitos adecuados y educación sanitaria al paciente y familia.
Efectos de la compresión
La compresión produce unos efectos fisiológicos y bioquímicos que favorecen la cicatrización de las UUVV, entre estos efectos se encuentran (2):
Reduce el diámetro de las venas principales, lo cual disminuye a su vez el volumen de sangre local y aumenta la velocidad del flujo de retorno.
Disminuye el edema.
Facilita la acción del músculo de la pantorrilla.
Disminuye la presión en el sistema venoso superficial y en el sistema venoso profundo.
Métodos de Compresión
Existen diferentes sistemas para lograr una compresión eficaz, aunque no todos han logrado los mismos niveles de curación. Se agrupan en sistemas pasivos y activos (Tabla 4).
|
TIPOS DE COMPRESIÓN
|
|
ACTIVA
|
PASIVA
|
|
|
Bota Unna
|
Medias elásticas
|
|
|
Vendajes short-stretch
|
Vendajes long stretch
|
|
|
|
Vendajes multicapas
|
|
|
|
Compresión neumática
|
|
Tabla 4. Tipos de compresión.
En una revisión sistemática publicada en la Cochrane (2) se pudo establecer que las úlceras tratadas con compresión presentaban unos mejores resultados que las tratadas sin compresión y que los sistemas de compresión multicapa que permiten obtener elevadas cifras de compresión son más efectivos que los de baja compresión o los de una capa (venda crepe), de ahí a que se considere el vendaje multicapa como el tratamiento Gold Standard de las UUVV. Las principales ventajas de los vendajes compresivos multicapa son:
Presión gradual y sostenida.
Mantienen la compresión hasta una semana.
Contienen capas de vendaje absorbentes que facilitan la absorción del exudado.
Toleran la reducción del edema.
3.7.4. Cuidados locales de las úlceras venosas.
Existen cuatro componentes en la preparación del lecho de la herida, los cuales conforman un esquema que ofrece a profesionales sanitarios un enfoque global del tratamiento de las heridas crónicas. Para ello, se ha acuñado el acrónimo (TIME), cuyo objetivo es optimizar el lecho de la herida mediante la reducción del edema, del exudado, de la carga bacteriana y, de forma no menos importante, mediante la corrección de anomalías que retrasan la cicatrización (1,16) (Tabla 5).
|
ACRÓNIMO TIME
|
TERMINOS PROPUESTOS POR LA EWMA (European Wound Management Association)
|
|
T= Tejido no viable o deficiente
|
Control del tejido no viable
|
|
I= Infección o inflamación
|
Control de la inflamación e Infección
|
|
M= Desequilibrio de la humedad
|
Control del exudado
|
|
E= Borde de la herida que no mejora o está debilitado.
|
Estimulación de los bordes
epiteliales
|
Tabla 5. Esquema TIME (21)
Preparación del lecho de la herida. Documento de posicionamiento de la EWMA.2004
Limpieza de la lesión
Comenzaremos con la limpieza de la herida con solución salina isotónica a una presión que no cause trauma en el lecho, pero que facilite el arrastre mecánico de los restos necróticos, seguida de un escrupuloso secado siempre por presión y no por arrastre.
Control del tejido no viable (T)
La mayoría de las UUVV, sin complicación, presentan relativamente poco tejido necrótico en la superficie de la herida y no precisan desbridamiento intensivo. En caso de ser necesario escogeremos de entre los existentes (quirúrgico, cortante, enzimático, autolítico, osmótico, larval o mecánico) eligiendo el que mejor se adapte a las características de la herida y de la persona que la padece.
Control de la inflamación e infección (I)
Las UUVV, como todas las heridas crónicas, están contaminadas en su superficie, es decir hay presencia de microorganismos en el lecho de la úlcera. Esto no quiere decir que la UUVV esté infectada, o que la cicatrización no se pueda llevar a cabo de una forma normal.
El control de la carga bacteriana será fundamental para asegurarnos un óptimo proceso de cicatrización. Ante la sospecha de infección local (signos clínicos de infección y evolución tórpida pese a llevar un tratamiento correcto…) debemos realizar un cultivo del tejido subyacente mediante una punción percutánea, que nos confirme o descarte la presencia de bacterias patógenas en él para comenzar con tratamiento antibiótico sistémico y local si procede.
Control del exudado (M)
Las UUVV suelen producir, como hemos comentado, un exudado abundante, lo que puede retrasar la cicatrización y provocar maceración de la piel circundante, por ello, tratar el exudado crónico es esencial para una correcta preparación del lecho de la herida, dado que prolonga la fase inflamatoria e inhibe la proliferación celular.
Para lograr controlar el exudado es fundamental eliminar el edema mediante la compresión (16), ya que ésta, contribuye a optimizar el equilibrio de humedad local, reduciendo la producción de exudado y la maceración tisular, así como a garantizar una perfusión tisular adecuada, mejorando el retorno venoso. Destacar también, que el apósito local utilizado bajo el sistema compresivo debería absorber gran cantidad de exudado, siendo eficaces las espumas de poliuretano o los alginatos y en la medida de lo posible debe no ser adhesivo, para minimizar el riesgo de reacciones alérgicas o dermatitis de contacto.
Estimulación de los bordes epiteliales (E)
El objetivo de este escalón TIME será conseguir que los bordes se encuentren intactos, funcionales y libres de tejido no viable.
Las personas con UUVV son propensas a padecer en sus piernas problemas como maceración o dermatitis. En el caso de pieles expuestas a humedad como consecuencia del exudado, los productos barrera como los protectores cutáneos no irritantes o las pastas de óxido de zinc pueden ser un recurso de gran utilidad.
Por otra parte, la compresión suele provocar descamación en las piernas tratadas, por lo que la utilización de ácidos grasos hiperoxigenados, mejorará la troficidad de los queratinocitos y aumentará la resistencia de la piel a agresiones.
3.7.5. Tratamiento quirúrgico.
El objetivo del tratamiento quirúrgico es la eliminación del reflujo venoso responsable de la aparición de la úlcera y de su cronicidad a nivel del sistema venoso superficial y de las venas perforantes.
Se ha mostrado resolutivo en aquellas úlceras cuya causa etiológica es la IVC primaria, con tasas de cicatrización del 90-95% post cirugía, ausencia de mortalidad y una morbilidad no grave, del 10-12%.
Sin embargo, la cirugía derivativa y/o reconstructiva sobre el SVP ha acreditado tasas de cicatrización del 50-60%, ausencia de mortalidad, una morbilidad grave y recidivas del 55-60% a los 5 años3.
3.7.6 Otras terapias
Terapia de presión negativa
La terapia con presión negativa es un sistema de cicatrización no invasivo y activo, que utiliza una presión negativa localizada y controlada para estimular la curación de las heridas agudas y crónicas. Consiste en colocar sobre la úlcera una esponja de éter de poliuretano porosa, en la que se coloca un tubo de drenaje fenestrado conectado a una bomba regulable de vacío, que crea una presión negativa que puede variar entre 50 y 125 mmHg17.
La cura se cambia cada 48-72 horas, pudiendo el paciente realizar las actividades habituales de la vida diaria (17).
3.8. Prevención de recidivas
El tratamiento de las UUVV es un gran desafío para los profesionales sanitarios, pero tan importante como el tratamiento es la necesidad de establecer las medidas preventivas necesarias para evitar la aparición o recidiva de la úlcera (18). El objetivo de estas medidas deberá abordar tanto una prevención primaria basada en llevar a cabo educación sanitaria para prevenir la aparición de úlceras, así como una prevención secundaria para aquellas personas con grados de IVC más avanzados, en la que el objetivo principal será evitar la recidiva de la úlcera.
4.- CONCLUSIONES
El conjunto de las enfermedades venosas se estima que consumen en Europa entre el 1,5-3% de los gastos sanitarios, por lo que la repercusión económica y sociolaboral de esta patología representa un capítulo importante en la sanidad mundial.
Al ser un proceso crónico, de larga duración, está relacionado directamente con un importante absentismo laboral, pérdidas de trabajo, repercusión sobre los ingresos familiares y sobre aspectos anímicos (ansiedad, depresión).
El adecuado tratamiento de las úlceras venosas con terapéutica de compresión es fundamental para una correcta cicatrización de las mismas, considerándose el vendaje multicapa la piedra angular del tratamiento.
Resulta clave abordar desde una perspectiva integral y eficiente los factores de riesgo de estas úlceras con el fin de prevenirlas, por lo que resulta necesario que los profesionales sanitarios dispongan de los conocimientos y habilidades necesarias para abordar este problema de salud.
5.- BIBLIOGRAFÍA
- Grossi GP. Manejo del paciente con úlcera venosa de miembros inferiores [Monografía en Internet]. Argentina: Universidad Nacional del Rosario; 2009 [Acceso el 6 Mayo 2012]. Disponible en: http://www.clinicaunr.com.ar/Posgrado/Graduados/Manejo%20del%20paciente%20con%20ulcera%20venosa%20de%20miembros%20inferiores.%20Dra%20Grossi.pdf
- O'Meara S, Cullum NA, Nelson EA. Compresión para las úlceras venosas de las piernas (Revisión Cochrane traducida). En: Biblioteca Cochrane Plus 2009 Número 2. Oxford: Update Software Ltd. Disponible en: http://www.update-software.com (Traducida de The Cochrane Library, 2009 Issue 1 Art no. CD000265. Chichester, UK: John Wiley & Sons, Ltd.).
- Verdú J, Marinel.lo J, Armans E, Carreño P, March JR, Soldevilla J. Conferencia Nacional sobre el consenso de úlceras de la extremidad inferior (CONUEI). Documento de consenso. Madrid-Barcelona: EdiKaMed S.L; 2009.
- Rodríguez Vázquez J, Carrasco Espinar R, López Larrubia F, Conde Crespillo L, Sáez Acosta A. Nuevas tendencias en el abordaje de úlceras venosas sistema de terapia compresiva “vendajes multicapas”. Hygia 2010; 73:5-12.
- Gesto-Castromil R, García JJ. Encuesta epidemiológica realizada en España sobre la prevalencia asistencial de la insuficiencia venosa crónica en atención primaria. Estudio DETECT-IVC. Angiología 2001; 53:249-260.
- Rubio-Terrés C, Domínguez-Gil Hurlé A. Análisis coste-efectividad del tratamiento de pacientes con úlceras venosas debidas a la insuficiencia venosa crónica con fracción flevotonica purificada y micronizada y terapia compresiva o con terapia compresiva solamente. Rev Esp Econ Salud 2005; 4:87-94.
- Rueda J, Torra JE, Martínez F, Verdú J, Soldevilla JJ, Roche E, et al. Primer estudio Nacional de prevalencia de úlceras de la pierna en España. Estudio GENEAUPP- UIFC-Smith & Nephew 2002-2003. Epidemiologia de las úlceras venosas, arteriales, mixtas y de pie diabético. Gerokomos 2004; 15:230-247.
- Moffat C. Understanding compression therapy. EWMA Position document. London: MEP; 2003.
- Serra, N, Palomar F, Capillas R, Berenguer M, Aranda J, Sánchez et al. Efectividad del tratamiento de las úlceras venosas con vendaje compresivo multicapa asociado a protección de la piel con Cavilon (película barrera no irritante). Gerokomos 2010; 21: 124-130.
- Torra JE, Rueda J, Blanco J, Torres J, Toda Lloret L. Venous ulcers. Multilayer compression system or crepe bandage? Comparative study on effectiveness, cost and impact on quality of life. Rev Enferm 2003; 26: 59-66.
- Marinel.lo Roura J. Úlceras de la extremidad inferior. 1ª Edición. Barcelona: Glosa; 2005.
- Rodríguez-Piñero M. Epidemiología, repercusión sociosanitaria y etiopatogenia de las úlceras vasculares. Angiología 2003; 55: 260-267.
- Guimarães Barbosa, JA, Nogueira Campos, LM. Directrices para el tratamiento de úlcera venosa. Enfermería Global [Internet] 2010 [5 Marzo de 2012]; 20: 1-13. Disponible en: http://www.um.es/eglobal/.
- Arcediano MªV. Clasificación de la insuficiencia venosa crónica. Todoheridas 2010; 1: 28-29.
- González Tabares E, Sánchez-Coll S. Enfermedad Vascular Periférica: Problemas Venosos de Miembros Inferiores [Monografía en Internet]. Madrid: Sección de Cirugía Vascular Periférica. Hospital General U. Gregorio Marañón. Disponible en: http://www.sld.cu/galerias/pdf/sitios/rehabilitacion/cap_13.pdf
- Moffat C, Morison M, Pina E. European Wound Management Association (EWMA). Position document: Wound bed preparation in practice. London: MEP Ltd; 2004.
- Nieto Perea O, Belmar Flores P, Harto castaño A. Curas de vacío en el tratamiento de las úlceras cutáneas. Piel 2003; 18: 519-522.
- Escudero JR, Bellmunt S, Latorre E. Apuntes en insuficiencia venosa crónica (IVC) para atención primaria. 1ª ed. Barcelona: Nexus médica Editores S.L; 2009.
|



